அலர்ஜியைக் கவனி... ஆஸ்துமா விலகும்!
-டாக்டர் கு.கணேசன்
மழைக்காலம், பனிக்காலம் என்றில்லை, உடலில் அலர்ஜி இருந்தால், எல்லாக் காலமும் வந்து ஒட்டிக்கொள்ளும் அவஸ்தை, ஆஸ்துமா! தாத்தா - பாட்டி, அம்மா - அப்பா என பரம்பரையாக வருகிற ‘குடும்பச் சொத்து’ இது! பரம்பரை என்று சொல்லிவிட்டாலும், கட்டாயம் வரும் என்ற நியதி இல்லை. அபூர்வமாக சிலருக்கு பரம்பரையில் இல்லாத ஆஸ்துமா வரலாம்.

இது வயது வித்தியாசமின்றி எல்லோரையும் பாதிக்கும் நோய். இந்தியாவில் மட்டும் சுமார் 2 கோடிப் பேர் ஆஸ்துமாவால் அவதிப்படுகின்றனர். ‘ஆஸ்துமா இருந்தும் சரியாக கணிக்காமல் இந்தக் கணக்கில் வராதவர்கள் இன்னும் பல கோடிப் பேர்’ என்கிறது உலக சுகாதார நிறுவனம். குழந்தை கருவில் உருவாகும்போதே ஆஸ்துமாவுக்கான ஜீன்கள் தீர்மானிக்கும் விஷயம்தான், ‘பிற்காலத்தில் அதற்கு ஆஸ்துமா வருமா, வராதா’ என்பது. அப்படியானால் இந்தப் ‘பாவி ஜீன்கள்’ மட்டுமே போதுமா ஒருவருக்கு ஆஸ்துமா வருவதற்கு? இல்லை, இன்னும் பல பங்காளிகள் இருக்கிறார்கள்!
உணவு, உடை, தூசு, மாசு, புகை, தொழிற்சாலைக் கழிவுகள் போன்றவை அலர்ஜியாகும்போது ஆஸ்துமா வருகிறது. கடுங்குளிர், கடுங்கோடை இந்த இரண்டுமே ஆஸ்துமாவை வரவேற்கும் பதாகைகள். நுரையீரலில் நோய்த்தொற்று இருந்தால் அது ஆஸ்துமாவைத் தூண்டும். அடிக்கடி சளி பிடிப்பது, அடுக்குத் தும்மல், மூக்கு ஒழுகல், மூக்கடைப்பு, வறட்டு இருமல் போன்றவற்றுக்கு முறையாக சிகிச்சை எடுக்காத பட்சத்தில் இவை ஆஸ்துமாவுக்கு வழி அமைக்கும். டான்சில் வீக்கம், அடினாய்டு வீக்கம், சைனஸ் தொல்லை, பிரைமரி காம்ப்ளக்ஸ் போன்ற நோய்களால் குழந்தைகளுக்கு ஆஸ்துமா வருகிறது.
இவை தவிர, கவலை, கோபம், பயம், பதற்றம், அதிர்ச்சி, பரபரப்பு, மன அழுத்தம், மனக்குழப்பம், எமோஷன் ஆவது என மனம் சார்ந்த பிரச்னைகளும் ஆஸ்துமாவுக்கு சிவப்புக் கம்பளம் விரிக்கும். நாம் சாப்பிடும் சில மருந்துகளால்கூட ஆஸ்துமா வரலாம். சிலருக்கு பூச்சிக்கடிகள் காரணமாகவும், இன்னும் சிலருக்கு அதிகமாக உடற்பயிற்சி செய்வதாலும் ஆஸ்துமா வருகிறது.
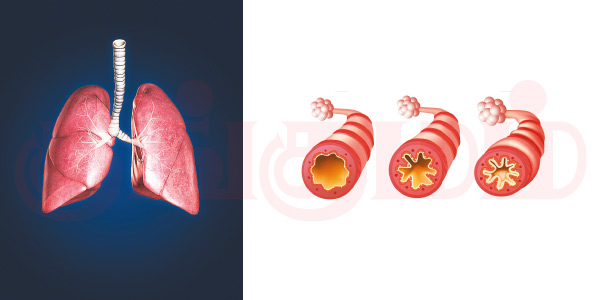
சரி, இது எப்படி ஏற்படுகிறது? இதுவரை சொன்ன காரணங்களில் ஒன்றோ, பலவோ சேர்ந்து, நுரையீரலில் உள்ள மூச்சுக்குழல் (Bronchus) தசைகளைச் சுருக்குகின்றன. அப்போது மூச்சுச்சிறுகுழல்கள் (Bronchioles) இன்னும் அதிகமாகச் சுருங்கிவிடுகின்றன. அதேவேளையில் மூச்சுக்குழலில் உள்சவ்வு வீங்கிவிடுகிறது. இந்தக் காரணங்களால் மூச்சு செல்லும் பாதை சுருங்கி விடுகிறது.
இந்த நேரத்தில் வீங்கிய மூச்சுக்குழல் சவ்வில் நீர் சுரக்கிறது. ஒற்றை வண்டிப் பாதையில் டிராஃபிக் ஜாம் ஆன மாதிரி, ஏற்கனவே சுருங்கிப்போன மூச்சுப்பாதையை இது இன்னும் அதிகமாக அடைத்துவிடுகிறது. இதனால் மூச்சு விடுவதில் சிரமம் உண்டாகிறது. அதிலும் முக்கியமாக, மூச்சை வெளிவிடுவதில்தான் மிகுந்த சிரமம் இருக்கும். ஆஸ்துமாக்காரர்களுக்கு இளைப்பு, இருமல், மூச்சுத்திணறல் போன்ற தொல்லைகள் ஏற்படுவது இப்படித்தான். அடுத்து, மிகக் குறுகிய மூச்சுக்குழல்கள் வழியாக மூச்சை வெளிவிடும்போது ‘விசில்’ (வீசிங்) சத்தமும் கேட்பதுண்டு.
‘ஸ்பைரோமெட்ரி’ டெஸ்ட் (Spirometry Test) செய்து நுரையீரலின் சுருங்கி விரியும் அளவைத் தெரிந்துகொண்டு அதற்கேற்ப சிகிச்சை தருவது நடைமுறை. மார்பை எக்ஸ்-ரே/ சி.டி படம் எடுத்தால் நுரையீரலின் பாதிப்பு தெரியும். அலர்ஜி பாதிப்பு உள்ளவர்களுக்கு ரத்த டெஸ்ட்டில் இமுனோகுளோபுலின் ஈ (IgE) அதிகமாக இருக்கும். தோல் குத்தல் பரிசோதனை (Modified prick test) மற்றும் பட்டைப் பரிசோதனை (Patch test) மூலம் அலர்ஜிக்குக் காரணம் அறிய முடியும்.
குடும்பத்தில் அலர்ஜி, ஆஸ்துமா, எக்சீமா போன்ற நோய்கள் இருக்கும் சூழலில், பிறக்கும் குழந்தைக்கு ஆஸ்துமா பாதிப்பு வருமா என்பதை அதன் தொப்புள் கொடி ரத்தத்தில் Cord blood IgE டெஸ்ட் செய்து முன்கூட்டியே தெரிந்துகொள்ளலாம். ஆஸ்துமாவைப் போலவே காணப்படும் சில நோய்கள் குழப்பம் தந்துவிடும். பெரியவர்களுக்கு ஏற்படும் கார்டியாக் ஆஸ்துமா - அதாவது, இதயச் செயலிழப்பு, குழந்தைகளுக்கு வரும் பிராங்கியோலைட்டிஸ், மனநோய் பாதிப்பு, குரல்வளை பாதிப்பு போன்றவை ஆஸ்துமா போலவே அறிகுறிகள் காட்டும். கவனம் அவசியம்!
சிகிச்சைகள் என்ன?
இன்றைய நவீன மருத்துவத்தில் மூச்சுக்குழாயை விரிப்பது, வீக்கத்தைக் கட்டுப்படுத்துவது, அலர்ஜிக்கான தடுப்பூசிகளைப் போட்டுக்கொள்வது, நோய்த்தொற்றைக் குணப்படுத்துவது எனப் பல சிகிச்சைகள் உள்ளன. முக்கியமாக, ஆஸ்துமா உள்ளவர்களுக்கு ‘இன்ஹேலர்’ ஒரு வரப்பிரசாதம். மாத்திரை, ஊசிகளைப் பயன்படுத்தும்போது, அவை ரத்தத்தில் கலந்து நுரையீரலைச் சென்றடைய சிறிது நேரம் ஆகலாம்.
ஆனால், இன்ஹேலரைப் பயன்படுத்தும்போது இதிலிருக்கும் மருந்து நேரடியாக நுரையீரலுக்குச் சென்று மூச்சுக்குழல் தசைகளைத் தளர்த்திவிடும். இதன் பலனால் மூச்சுத்திணறல் உடனடியாகக் குறையும். ஆக்ஸிஜன் கலந்த ‘நெபுலைசர்’ சிகிச்சையும் நல்ல பலன் தரும். இப்போது ‘அலர்ஜி மருத்துவம்’ என்றே தனி மருத்துவம் இருக்கிறது. ஆனால், இந்தப் பெயரில் பல மோசடிகளும் நடக்கின்றன. அறிவுபூர்வமாக அணுகும் மருத்துவரிடம் சென்றால் மட்டுமே இது சரியான மருத்துவமாக இருக்கும். இல்லையென்றால், போலிகளிடம் சிக்கி பணத்தையும் ஆரோக்கியத்தையும் இழக்க நேரும்.
முக்கியமான விஷயம், ‘இன்ஹேலரை உபயோகித்தால், வாழ்நாள் முழுவதும் தொடர வேண்டுமே’ என்ற வீணான அச்சத்தில் பலரும் அதைப் பயன்படுத்தத் தயங்குகின்றனர். இன்னும் சிலர் ‘வீசிங்’ குறைந்ததும், இன்ஹேலர் பயன்பாட்டை நிறுத்திவிடுகின்றனர். இரண்டுமே தவறு. இன்ஹேலர் போதைப்பொருள் அல்ல, ‘அடிக்ட்’ ஆவதற்கு!
இப்போதைக்கு ஆஸ்துமாவுக்கு இருக்கிற அருமையான சிகிச்சை இதுதான். இதை மருத்துவரின் மேற்பார்வையில் எடுக்கும்போது எவ்வித பாதிப்பும் வராது. எனவே, ‘வீசிங்’ இல்லையென்றாலும் டோஸ் குறைந்த இன்ஹேலரைப் பயன்படுத்துவதில் தவறு இல்லை. அதோடு ‘வீசிங்’கைத் தடுக்கும் மாத்திரைகளையும் தொடர்ந்து சாப்பிட வேண்டும். அப்போதுதான் ‘அட்டை’ போல் ஒட்டிக்கொள்ளும் ஆஸ்துமாவும் அடையாளம் தெரியாமல் ஓடிப்போகும்!
உணவு முக்கியம்!
* ஆஸ்துமாவைத் தடுப்பதில் உணவுக்கும் கணிசமான பங்கு உண்டு. எதைச் சாப்பிட்டால் ஆஸ்துமா வருகிறது என்பதைக் கண்டுபிடித்து, அதைத் தவிர்த்தால் ஆஸ்துமா விலகும். வீட்டுச் சாப்பாடுதான் நல்லது. ரெடிமேட் உணவுகள், செயற்கை நிறம் பூசிய உணவுகளைத் தவிர்க்கவும். வயிறு முட்ட சாப்பிடக்கூடாது. எளிதாக செரிக்கும் வகையில் உணவு இருக்க வேண்டும். உறங்கச் செல்வதற்கு 2 மணி நேரத்துக்கு முன்பு டின்னரை முடித்துக்கொள்ள வேண்டும்.
* ஆஸ்துமா உள்ளவர்கள் தவிர்க்க வேண்டிய பொதுவான உணவுகள்: பால், தயிர், முட்டை, மீன், கருவாடு, நண்டு, கடல் மீன், கடலை, பருப்பு வகைகள், கொட்டை வகைகள், வாழைப்பழம், திராட்சைப்பழம், எலுமிச்சை, நெல்லிக்காய், கத்திரிக்காய், கொய்யா, தக்காளி, டால்டா, குளிர் பானங்கள், சர்பத், ரோஸ்மில்க், லஸ்ஸி, கோக் பானங்கள்.
ஆஸ்துமாவை ஓரங்கட்டலாம்!
* வீடு, அலுவலகம், தெரு, சுற்றுச்சூழல்... எல்லாமே சுத்தமாக இருக்க வேண்டும். வீட்டில் தூசு, குப்பை மற்றும் அழுகிய உணவுப் பொருள்களை உடனடியாக அப்புறப்படுத்திவிட வேண்டும். சுவர்களில் பூஞ்சை சேராமல் பார்த்துக்கொள்ள வேண்டும்.
* ரூம் ஸ்பிரே, பாடி ஸ்பிரே வேண்டாம்.
* படுக்கை விரிப்புகளையும் தலையணை உறைகளையும் அடிக்கடி மாற்ற வேண்டும். இந்த இரண்டும் சுத்தமில்லாவிட்டால் ‘டஸ்ட் மைட்’ எனும் கண்ணுக்குத் தெரியாத பூச்சிகள் புழங்கும். அவை ஆஸ்துமாவைத் தூண்டும்.
* கம்பளிப் போர்வை கூடாது. சில்லென்ற காற்று நேரடியாக அறைக்குள் வருவதைத் தடுக்க வேண்டும். ஃபேனுக்கு நேராகப் படுக்கக் கூடாது.
* ஊதுவத்தி, கொசுவிரட்டி, சாம்பிராணிப் புகை, கற்பூரம் ஆகியவற்றாலும் ஆஸ்துமா அதிகமாகலாம். கவனம் தேவை.
* ஒட்டடை எடுத்தல், பெயின்ட்/வார்னிஷ் அடித்தல் போன்றவற்றை ஆஸ்துமாக்காரர்கள் கண்டிப்பாகச் செய்யக்கூடாது.
* இரண்டு சக்கர வாகனங்களில் வெளியில் செல்வதாக இருந்தால் முகத்தில் மாஸ்க் அணிந்துகொள்ள வேண்டும்.
* பூக்களின் மகரந்தங்கள் ஆஸ்துமாவைத் தூண்டுகிற முக்கியமான பங்காளி. ஆகவே பூக்கள் பூக்கின்ற இளங்காலை நேரத்தில் தோட்டத்துப் பக்கம் போகக்கூடாது.
* வளர்ப்புப் பிராணிகளும் இவர்களுக்கு ஆகாது. பூனை, கோழி, வாத்து, நாய், புறா, கிளி போன்ற சில பிராணிகளின் இறகு, ரோமம் மற்றும் கரப்பான் பூச்சியின் எச்சம் ஆஸ்துமாவுக்கு வரவேற்பு தருபவை.
* பஞ்சு தூசு, மாவுமில் தூசு, சிமென்ட் தூசு, ஆஸ்பெஸ்டாஸ் புகை போன்றவை ஆஸ்துமா உள்ளவர்களுக்கு ஆகாதவை. இந்த மாதிரி இடங்களில் வசிப்பதையும், வேலை செய்வதையும் தவிர்க்க வேண்டும்.
* பட்டாசுப் புகை பரம எதிரி. இதிலிருந்து விலகியிருக்க வேண்டும்.
* விறகு அடுப்பைப் பயன்படுத்தக் கூடாது.
* புகை பிடிக்கக்கூடாது; புகை பிடிப்பவர்கள் அருகில் இருப்பதும் கூடாது.
* மதுவில் இருக்கிற ‘மால்ட்’ ஆஸ்துமாவைத் தூண்டும் என்பதால் இவர்கள் மது அருந்தவும் கூடாது.
* தினமும் பிராணாயாமம் செய்வது, காற்றுத் தலையணைக்குள் காற்றை ஊதுவது அல்லது ஸ்ட்ரா மூலம் தண்ணீரில் குமிழ்கள் வருமாறு ஊதுவது நல்லது. இதன் மூலம் நுரையீரலின் ஆற்றலை அதிகப்படுத்த முடியும்; ஆஸ்துமாவைத் தள்ளி வைக்க முடியும்.
வாசகர் கேள்விகள் Q&A
ஆஸ்துமாவுக்கு நவீன சிகிச்சை எதுவும் இல்லையா?
-பி.மலர்விழி, மதுரை-10.
இருக்கிறதே! இதற்குப் பெயர் ‘ஆஸ்துமா தெர்மோபிளாஸ்டி’ (Asthma Thermoplasty). ‘பிராங்கோஸ்கோப்’ கருவி இதற்குப் பயன்படுகிறது. கணினியுடன் இணைக்கப்பட்ட நீண்ட குழாயின் உள் முனையில் சிறிய கேமராவும் பலூனும் பொருத்தப்பட்டிருக்கும். வீட்டில் வயரிங் செய்யும்போது பி.வி.சி குழாயில் பல அடுக்கு மின்வயர்களைச் செலுத்தி இருப்பதைப் போல, இதனுள் வெளிச்சம் செலுத்தவும் காட்சிகளைப் பிரதிபலிக்கவும் பல வயர் அமைப்புகள் உள்ளன. நுரையீரலின் உள் அமைப்புக்கு ஏற்ப வளைந்து நெளிந்து செல்லக் கூடியது. இதை வாய் அல்லது மூக்கு வழியாக நுரையீரலுக்குள் அனுப்புகிறார்கள்.
மூச்சுக்குழலை அடைந்ததும், கருவியின் முனையில் இருக்கும் பலூனை பாராசூட் போல் விரிக்கிறார்கள். இதனால் மூச்சுக்குழாய் விரியும். அப்போது ரேடியோ ஃப்ரிக்வன்ஸி அலைகளை 10 விநாடிகளுக்குச் செலுத்துகிறார்கள். இவை 65 டிகிரி செல்சியஸ் வெப்பத்தை உண்டாக்கி, வீங்கியுள்ள மென்தசைகளைக் கரைக்கும். இதன் பலனால், மூச்சுக்குழாய் அடைப்பு நீங்கி விடும். 3 வார இடைவெளியில் மொத்தம் 3 முறை இதைச் செய்துகொண்டால், குறைந்தது 5 வருடங்களுக்கு ஆஸ்துமா எட்டிப் பார்க்காது.
இந்தச் சிகிச்சையை வெளிநோயாளியாகவே மேற்கொள்ள முடியும். மறுநாளே இயல்பான பணிகளைச் செய்யமுடியும். ஆனால், இதை எல்லோருக்கும் செய்ய முடியாது. சில நிபந்தனைகள் உள்ளன. குறிப்பாக, 18 வயது நிரம்பியவர்களுக்கு மட்டுமே மேற்கொள்ளமுடியும். 2010ல் அமெரிக்காவில் அனுமதிக்கப்பட்ட இச்சிகிச்சை தற்போது இந்தியாவில் மும்பை, பெங்களூரு, சென்னை போன்ற பெரிய நகரங்களிலும் செய்யப்படுகிறது.
எனக்கு ‘மைட்ரல் வால்வு புரோலாப்ஸ்’ (Mitral valve prolapse) இருக்கிறது. இதற்கு சிகிச்சை தேவையில்லை என்று சொல்லிவிட்டார்கள். இதனால் எனக்கு ஏதேனும் ஆபத்து ஏற்படுமா?
-க.வள்ளிநாயகம், கன்னியாகுமரி.
மைட்ரல் வால்வை இறுக்கமாக வைத்திருக்கும் தசைநார்கள் சிறிதளவில் லூசாக இருந்தால், வால்வு இறுக்கமாக மூட முடியாமல், வளைந்தபடி மூடும். இதைத்தான் ‘மைட்ரல் வால்வு புரோலாப்ஸ்’ என்கிறோம். இதனால் சில சமயம் அதிகமான படபடப்பும் நெஞ்சுவலியும் ஏற்படலாம். வேறு ஆபத்து எதுவும் ஏற்படுவதில்லை. வால்வில் ரத்தக்கசிவு அதிகமாக இருப்பவர்களுக்கு மட்டுமே சிகிச்சை தேவைப்படும். பெரும்பாலானவர்களுக்கு சிகிச்சை தேவைப்படாது. நீங்களும் பீதியடைய வேண்டாம்.
(இன்னும் பேசுவோம்...)
|